马дёҠжіЁеҶҢпјҢз»“дәӨжӣҙеӨҡеҘҪеҸӢпјҢдә«з”ЁжӣҙеӨҡеҠҹиғҪпјҢи®©дҪ иҪ»жқҫзҺ©иҪ¬зӨҫеҢәгҖӮ
жӮЁйңҖиҰҒ зҷ»еҪ• жүҚеҸҜд»ҘдёӢиҪҪжҲ–жҹҘзңӢпјҢжІЎжңүиҙҰеҸ·пјҹз«ӢеҚіжіЁеҶҢ

x
lunaelevenйҹ©жҷ“жҷЁ
5 T+ p# ^' P; m8 f( R& \пјҲиҪ¬иҪҪиҜ·жіЁжҳҺеҮәеӨ„пјү
% D4 \# {9 r' x) G+ S
! g5 s$ o, O" Y3 U% K$ V0 o6 `йўҲйғЁж–°еҸ‘зҺ°зҡ„иӮҝеӨ§ж·Ӣе·ҙз»“пјҢеёёеёёд»ӨиӮҝзҳӨжӮЈиҖ…еҝ§еҝғеҝЎеҝЎгҖӮз»“иҠӮжҳҜиүҜжҖ§иҝҳжҳҜжҒ¶жҖ§пјҢжҳҜиӮҝзҳӨиҪ¬з§»иҝҳжҳҜзӮҺз—ҮеҸҚеә”пјҢ究з«ҹеә”еҰӮдҪ•еҲӨж–ӯпјҹпјҲйҡҫйҒ“еҸӘжңүеғҸжңүдәӣеҢ»з”ҹиҜҙзҡ„вҖңзӯүзқҖпјҢдёҖзӣҙй•ҝеӨ§е°ұжҳҜжҒ¶жҖ§зҡ„пјҢиҝҮдёҖж®өзј©еӣһеҺ»е°ұжҳҜиүҜжҖ§зҡ„вҖқпјҹпјҹпјҹпјү* f+ F0 ^8 W# C X, X
, d5 d/ f1 _, s. p* A7 K
йўҲйғЁж·Ӣе·ҙз»“иӮҝеӨ§пјҢжңүиӮҝзҳӨиҪ¬з§»гҖҒеҸҚеә”жҖ§еўһз”ҹе’Ңж·Ӣе·ҙз»“ж ёдёүз§ҚжңҖеёёи§Ғзҡ„еҺҹеӣ пјҢжң¬ж–ҮйҮҚзӮ№жҺўи®ЁдёҺиӮҝзҳӨжӮЈиҖ…еҜҶеҲҮзӣёе…ізҡ„еүҚдёӨз§ҚгҖӮиҪ¬з§»жҖ§ж·Ӣе·ҙз»“иӮҝеӨ§еёёи§ҒдәҺеӨҙйўҲйғЁгҖҒиғёйғЁзҡ„жҒ¶жҖ§иӮҝзҳӨд»ҘеҸҠж·Ӣе·ҙзҳӨжҷҡжңҹжӮЈиҖ…пјҢеҸҚеә”жҖ§еўһз”ҹеҲҷдё»иҰҒз”ұеӨҙйўҲйғЁзӮҺз—Үеј•иө·гҖӮеҲӨж–ӯйўҲйғЁж·Ӣе·ҙз»“иӮҝеӨ§зҡ„жҖ§иҙЁпјҢйҰ–йҖүзҡ„еҪұеғҸеӯҰж–№жі•жҳҜйҖҡиҝҮй«ҳйў‘и¶…еЈ°пјҢи§ӮеҜҹе…¶дҪҚзҪ®гҖҒеӨ§е°ҸгҖҒеҪўжҖҒгҖҒеҶ…йғЁз»“жһ„гҖҒиЎҖжөҒзҠ¶жҖҒеҸҠе…¶е‘Ёиҫ№жғ…еҶөзӯүпјҢиҝҷдәӣеӣ зҙ еқҮеҸҜдёәиӮҝеқ—зҡ„е®ҡжҖ§жҸҗдҫӣеҸӮиҖғгҖӮ0 I5 T! e: o f9 i( {4 @: ]: |! m! Q
- \% u2 @8 \) O" D) |9 @
йӮЈд№ҲпјҢж·Ӣе·ҙз»“зҡ„дҪҚзҪ®дёҺе…¶жҖ§иҙЁеҲӨж–ӯеӯҳеңЁд»Җд№Ҳе…ізі»е‘ўпјҹ2 _ p- i: c. G% B; m) ]- @
+ |3 x( E$ D' {, D6 g2 \. j
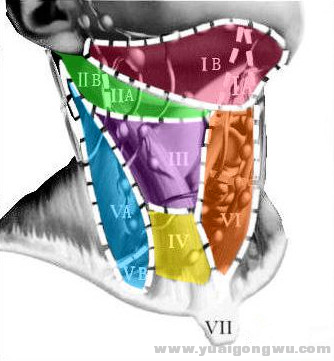
дёҙеәҠз ”з©¶еҸ‘зҺ°пјҢдёҚеҗҢеҺҹеҸ‘йғЁдҪҚзҡ„иӮҝзҳӨдёҺе…¶йўҲйғЁж·Ӣе·ҙз»“иҪ¬з§»зҡ„дҪҚзҪ®д№Ӣй—ҙеӯҳеңЁзқҖжҹҗз§Қ规еҫӢпјҢдҪҝдәә们еҸҜд»ҘеҲқжӯҘеҲӨж–ӯжҹҗдёӘж·Ӣе·ҙз»“жҳҜдёҚжҳҜеҺҹеҸ‘иӮҝзҳӨзҡ„еӯҪз§ҚвҖҰвҖҰе°ұеғҸең°зҗҶдёҠз”Ёеқҗж Үе®ҡдҪҚдёҖеә§еҹҺеёӮдёҖж ·пјҢдёҙеәҠдёҠд№ҹжңүеҜ№ж·Ӣе·ҙз»“зҡ„е®ҡдҪҚж–№жі•гҖӮзӣ®еүҚжҷ®йҒҚйҮҮз”Ёзҡ„RobbinsеҲҶеҢәжі•пјҢз”ұзҫҺеӣҪиҖійј»е’Ҫе–үеӨҙйўҲеӨ–科еҹәйҮ‘еӯҰдјҡеҸҠзҫҺеӣҪеӨҙйўҲеӨ–科еӯҰдјҡдәҺ1991е№ҙеҲ¶е®ҡгҖӮиҜҘеҲҶеҢәжі•е°ҶйўҲйғЁж·Ӣе·ҙз»“еҲҶжҲҗ6дёӘеҢәеҹҹпјҲеӨӘй•ҝе«Ңејғи„ёпјҢиҜ·зӣҙжҺҘзңӢеӣҫвҖҰпјүпјҡIеҢәеҢ…жӢ¬йўҸдёӢеҢәеҸҠйўҢдёӢеҢәж·Ӣе·ҙз»“пјӣв…ЎеҢәеҢ…жӢ¬йўҲеҶ…йқҷи„үж·Ӣе·ҙз»“дёҠеҢәпјҢзӣёеҪ“дәҺйў…еә•иҮіиҲҢйӘЁж°ҙе№іпјҢеүҚз•ҢдёәиғёйӘЁиҲҢйӘЁиӮҢдҫ§зјҳпјҢеҗҺз•Ңдёәиғёй”Ғд№ізӘҒиӮҢеҗҺзјҳпјӣв…ўеҢәеҢ…жӢ¬йўҲеҶ…йқҷи„үж·Ӣе·ҙз»“дёӯеҢәпјҢд»ҺиҲҢйӘЁж°ҙе№іиҮізҺҜзҠ¶иҪҜйӘЁж°ҙе№іпјҢеүҚеҗҺз•ҢдёҺв…ЎеҢәеҗҢпјӣв…ЈеҢәеҢ…жӢ¬йқҷи„үж·Ӣе·ҙз»“дёӢеҢәпјҢд»ҺзҺҜзҠ¶иҪҜйӘЁж°ҙе№іеҲ°й”ҒйӘЁдёҠпјҢеүҚеҗҺз•ҢдёҺв…ЎеҢәеҗҢпјӣв…ӨеҢәеҢ…жӢ¬жһ•еҗҺдёүи§’еҢәж·Ӣе·ҙз»“еҸҠй”ҒйӘЁдёҠзӘқж·Ӣе·ҙз»“пјҢеҗҺз•Ңдёәж–ңж–№иӮҢеүҚзјҳпјҢеүҚз•Ңдёәиғёй”Ғд№ізӘҒиӮҢеҗҺзјҳпјҢдёӢз•Ңдёәй”ҒйӘЁпјӣв…ҘеҢәдҫ§з•ҢдёәйўҲжҖ»еҠЁи„үе’ҢйўҲеҶ…йқҷи„үпјҢдёҠз•ҢдёәиҲҢйӘЁпјҢдёӢз•ҢдёәиғёйӘЁдёҠзӘқгҖӮзҫҺеӣҪзҷҢз—ҮиҒ”еҗҲдјҡеңЁ1997е№ҙеҸҲеҜ№RobbinsеҲҶеҢәжі•иҝӣиЎҢдәҶж”№иүҜе’Ңз»ҶеҢ–пјҢдёҚиҝҮеӨ§иҮҙеҺҹеҲҷжІЎжңүж”№еҸҳгҖӮеӣҪеҶ…еӨ–ж–ҮзҢ®иҝҳжҳҜиҫғеӨҡең°йҮҮз”ЁRobbinsеҲҶеҢәжі•гҖӮ H9 F% B" L& d& p5 q5 o* G
йўҲйғЁж·Ӣе·ҙз»“еҲҶеёғ
 8 Y! X) h# ?2 I* a! M( o R
8 Y! X) h# ?2 I* a! M( o R
жҷ•дәҶеҗ§пјҹзңӢеӣҫеҗ§~
$ [9 T4 q" c1 L& G$ B$ ?9 r
P" f2 a' p4 dдёҙеәҠе®һи·өе’Ңз ”з©¶еҸ‘зҺ°пјҢдёҚеҗҢеҺҹеҸ‘йғЁдҪҚзҡ„иӮҝзҳӨйўҲйғЁж·Ӣе·ҙз»“иҪ¬з§»еҫҖеҫҖеҗ„иҮӘжңүеҒҸзҲұзҡ„еҢәеҹҹпјҢеҰӮйј»е’ҪзҷҢйўҲйғЁж·Ӣе·ҙиҪ¬з§»еҘҪеҸ‘дәҺв…ЎеҢәгҖҒв…ўеҢәгҖҒв…ЈеҢәпјҢеҸЈе’ҪзҷҢж·Ӣе·ҙиҪ¬з§»еҘҪеҸ‘дәҺв…ЎеҢәе’Ңв…ўеҢәпјӣе–үе’ҪйғЁеҸҠе–үйғЁиӮҝзҳӨж·Ӣе·ҙиҪ¬з§»еҘҪеҸ‘дәҺв…ЎеҢәгҖҒв…ўеҢәгҖҒв…ЈеҢәпјӣз”ІзҠ¶и…әзҷҢж·Ӣе·ҙиҪ¬з§»еҘҪеҸ‘дәҺв…ЎеҢәе’Ңв…ўеҢәгҖҒVIеҢәпјӣиӮәзҷҢзӯүеҺҹеҸ‘дәҺеӨҙйўҲйғЁд»ҘдёӢзҡ„иӮҝзҳӨеҲҷеёёиҪ¬з§»иҮів…ӨеҢә[2]гҖӮ
6 X6 m& R1 N" b! |8 l6 X' {% T' b. |
3 M7 D9 V q9 Q5 f$ ?/ [зӣёжҜ”еҸ‘з”ҹдҪҚзҪ®пјҢйўҲйғЁж·Ӣе·ҙз»“зҡ„еҪўжҖҒеҜ№дәҺе…¶жҖ§иҙЁзҡ„йүҙеҲ«е…·жңүжӣҙдёәйҮҚиҰҒзҡ„ж„Ҹд№үгҖӮ$ U$ ?+ \. d: K# e* N/ r
- r1 W7 |) Z; m' LдёҙеәҠдёҠйҖҡеёёз”ЁжқҘжөӢйҮҸж·Ӣе·ҙз»“зҡ„жҢҮж ҮеҢ…жӢ¬жңҖеӨ§й•ҝеҫ„пјҲLпјүгҖҒжңҖеӨ§зҹӯеҫ„пјҲSпјүе’Ңй•ҝзҹӯеҫ„жҜ”еҖјпјҲL/SпјүгҖӮдёҚиҝҮпјҢжңүдәӣиүҜжҖ§ж·Ӣе·ҙз»“иӮҝеӨ§д№ҹеҸҜд»Ҙй•ҝеҫ—еҫҲеӨ§пјҢд»ҘиҮҙдәҺдёҺжҒ¶жҖ§ж·Ӣе·ҙз»“иӮҝеӨ§зҡ„жңҖеӨ§й•ҝеҫ„жІЎжңүжҳҫи‘—е·®еҲ«гҖӮдҪҶжҳҜпјҢдёӨиҖ…зҡ„жңҖеӨ§зҹӯеҫ„е’ҢL/SжҜ”еҖјеҚҙе·®еҲ«жҳҫи‘—пјҡиӮҝзҳӨиҪ¬з§»зҡ„ж·Ӣе·ҙз»“иӮҝеӨ§дёҖиҲ¬й•ҝеҫ—жҜ”иҫғеңҶпјҢиҖҢиүҜжҖ§ж·Ӣе·ҙз»“иӮҝеӨ§еҲҷеҫҖеҫҖе‘Ҳзәәй”ӨзҠ¶гҖӮиҝҷжҳҜеӣ дёәпјҢжӯЈеёёзҡ„ж·Ӣе·ҙз»“жҳҜжүҒеңҶеҪўпјҲ然иҖҢжӯЈеёёзҡ„дёӢйўҢдёӢж·Ӣе·ҙе’Ңи…®и…әж·Ӣе·ҙд№ҹи¶Ӣиҝ‘еңҶеҪўпјүпјҢеҰӮжһңж·Ӣе·ҙз»“йқһзү№ејӮжҖ§ең°иӮҝеӨ§з”ҡиҮіеҸ‘зӮҺпјҢеҸӘиҰҒиҝҳжІЎеҢ–и„“еқҸжӯ»пјҢе…¶з”ҹзҗҶз»“жһ„е°ұд»Қ然еӯҳеңЁгҖӮжӯӨж—¶пјҢз”ұдәҺж·Ӣе·ҙз»“еҶ…зҡ„ж·Ӣе·ҙз»Ҷиғһж•°йҮҸеўһеӨҡпјҢж•ҙдҪ“зҡ„дҪ“з§Ҝе°ұдјҡж”ҫеӨ§пјҢй•ҝзҹӯеҫ„еқҮжңүеўһеҠ гҖӮдҪҶжҳҜеҰӮжһңжҳҜжҒ¶жҖ§иӮҝзҳӨиҪ¬з§»пјҢз”ұдәҺиӮҝзҳӨз»Ҷиғһе…ҲиЎҢдҫөзҠҜж·Ӣе·ҙз»“й—ЁйғЁпјҲдёҖдёӘз”ҹзҗҶз»“жһ„пјүй«“иҙЁе№¶еңЁж·Ӣе·ҙз»“еҶ…еўһж®–пјҢе°ұдјҡеҜјиҮҙж·Ӣе·ҙз»“зҹӯеҫ„жҳҫи‘—еўһеҠ пјҢиҖҢй•ҝеҫ„еўһеҠ дёҚжҳҺжҳҫпјҢж•…еңЁеҪўжҖҒдёҠи¶Ҡй•ҝи¶ҠеңҶгҖӮ! \; d# n9 T4 B& @4 H( H
6 E# C. V4 L7 ?5 j) g0 v# j
йӮЈд№ҲпјҢж·Ӣе·ҙз»“еңҶеҲ°д»Җд№ҲзЁӢеәҰпјҢе°ұеҖјеҫ—жҖҖз–‘жҳҜиӮҝзҳӨиҪ¬з§»йҖ жҲҗзҡ„иӮҝеӨ§е‘ўпјҹ
& _4 f4 R( q. E( K3 Z, k" K3 p9 X. z
еӣҪеҶ…еӨ–з ”з©¶еҸ‘зҺ°пјҢй•ҝзҹӯеҫ„пјҲL/SпјүжҜ”еҖјжҳҜйүҙеҲ«ж·Ӣе·ҙз»“жҖ§иҙЁзҡ„йҮҚиҰҒжҢҮж ҮпјҢL/S<2зҡ„ж·Ӣе·ҙз»“еҫҖеҫҖжҳҜиҪ¬з§»жҖ§ж·Ӣе·ҙз»“пјҢиҖҢL/SжҜ”еҖј>2зҡ„еҲҷеӨ§еӨҡжҳҜиүҜжҖ§ж·Ӣе·ҙз»“[3]гҖӮ
4 [% e! N9 j5 ?8 b, j. L; H1 n" u* ^' |" \, e
жӯЈеёёзҡ„ж·Ӣе·ҙз»“
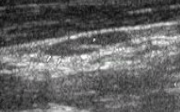
6 I# r u2 M7 I( T) ?, s" P# sжӯЈеёёзҡ„йўҲйғЁж·Ӣе·ҙз»“гҖӮ
6 Q! h7 R! X* U2 e# X$ f5 A8 T; f$ h# B/ B% `
иҪ¬з§»жҖ§ж·Ӣе·ҙз»“еҸҠе…¶й•ҝзҹӯеҫ„
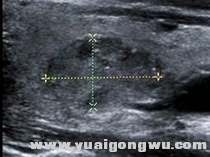
- @% H3 g, H" V' \5 r0 F7 ^% iй•ҝеҫ„14.7mmпјҢзҹӯеҫ„9.3mmпјҢй•ҝзҹӯеҫ„жҜ”еҖјпјҲL/Sпјү<2пјҢжңүз§ҚдёҚзҘҘзҡ„йў„ж„ҹвҖҰвҖҰз—…зҗҶжЈҖжөӢжһң然жҳҜдёҖйў—иҪ¬з§»жҖ§ж·Ӣе·ҙз»“гҖӮ
" m9 u8 Z$ J, O' r- y, p/ }" l: a4 d! N0 I7 l
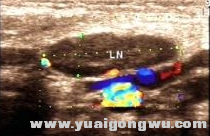
и…®и…әзӮҺеј•еҸ‘иӮҝеӨ§зҡ„ж·Ӣе·ҙз»“
 0 \6 C9 i0 x$ X
0 \6 C9 i0 x$ X
и…®и…әзӮҺеҜјиҮҙзҡ„йўҲйғЁж·Ӣе·ҙз»“еҸҚеә”жҖ§еўһз”ҹпјҢй•ҝеҫ„20.34mmпјҢзҹӯеҫ„6.25mmпјҢй•ҝзҹӯеҫ„жҜ”еҖјпјҲL/Sпјү>2.- b1 e* _8 P0 [+ S3 ]
% O9 P+ ]+ Q L! Y/ x
еҪ“然пјҢеңЁдёҙеәҠдёҠпјҢж·Ӣе·ҙз»“й•ҝеңЁе“ӘйҮҢе’Ңй•ҝжҲҗе•Ҙж ·пјҢйғҪдёҚжҳҜжңҖйҮҚиҰҒзҡ„пјҢе…ій”®иҝҳеңЁдәҺе…¶еҶ…еңЁз»“жһ„жҳҜеҗҰжӯЈеёёгҖӮи¶…еЈ°еҫҖеҫҖд»Һж·Ӣе·ҙз»“й—ЁеӣһеЈ°гҖҒеҶ…йғЁеӣһеЈ°зҡ„й«ҳдҪҺгҖҒеҶ…йғЁиЎҖжөҒе’Ңй’ҷеҢ–д»ҘеҸҠе‘Ёиҫ№жғ…еҶөзӯүж–№йқўжқҘеҲӨе®ҡж·Ӣе·ҙз»“зҡ„жҖ§иҙЁгҖӮ
. X0 ~- z! Z# j- ^, r7 u
3 B3 n* g! a9 N* j- D1 d6 Y; |жӯЈеёёзҡ„ж·Ӣе·ҙз»“пјҢд»ҺеӨ–еҲ°йҮҢзҡ„з»“жһ„зұ»дјјдәҺиӮҫи„ҸпјҢеҲҶдёәзҡ®иҙЁ-еүҜзҡ®иҙЁ-й«“иҙЁдёүдёӘеұӮж¬ЎпјҢжүҖд»Ҙе…¶и¶…еЈ°зү№еҫҒд№ҹдёҺиӮҫи„Ҹзҡ„и¶…еЈ°иЎЁзҺ°зӣёдјјпјҡеңЁзҡ®иҙЁеҢәпјҢиЎЁзҺ°дёәж·Ӣе·ҙз»“еҢ…иҶңе‘ЁзјҳзәҝзҠ¶зҡ„дҪҺеӣһеЈ°пјӣеүҜзҡ®иҙЁеҢәеӣ дёәеҫҲи–„пјҢи¶…еЈ°еӣҫеғҸж— жі•еҢәеҲҶпјӣдёӯеӨ®зҡ„й«“иҙЁеҢәеҲҷе‘ҲзҺ°й«ҳеӣһеЈ°гҖӮиҝҷз§ҚеЈ°еғҸз»“жһ„з§°дёәвҖңиӮҫж ·еӣһеЈ°вҖқгҖӮеҸҰеӨ–пјҢиҫғеӨ§зҡ„жӯЈеёёж·Ӣе·ҙз»“е’Ңйқһзү№ејӮжҖ§иӮҝеӨ§зҡ„ж·Ӣе·ҙз»“еҸҜд»ҘеңЁеЈ°еғҸеӣҫдёҠзңӢеҲ°е‘ҲзҺ°з•ҘејәеӣһеЈ°зҡ„ж·Ӣе·ҙз»“й—ЁпјҲиҫғе°Ҹзҡ„ж·Ӣе·ҙз»“еҸҜиғҪзңӢдёҚеҲ°пјүгҖӮеҰӮеүҚжүҖиҝ°пјҢеҪ“ж·Ӣе·ҙз»“еӣ ж„ҹжҹ“зӯүеҺҹеӣ еўһеӨ§гҖҒеҸ‘з”ҹвҖңеҸҚеә”жҖ§еўһз”ҹвҖқж—¶пјҢеҸӘиҰҒжІЎжңүеҢ–и„“еқҸжӯ»пјҢе…¶еЈ°еғҸз»“жһ„е°ұд»Қ然е®ҢеҘҪгҖӮ. t6 h1 V# G6 \- H7 p5 Z
& [( _# l# Q0 L7 P+ O2 Z
дҪҶиӮҝзҳӨжөёж¶ҰеҲҷеҸҜд»Ҙз ҙеқҸж·Ӣе·ҙз»“зҡ„еҶ…йғЁз»“жһ„гҖӮ
N) G% M6 ^+ j* d; d4 l# G$ v8 V X% {% @+ x6 ~* B! r
еңЁж·Ӣе·ҙз»“й—Ёз»“жһ„ж–№йқўпјҢиҪ¬з§»жҖ§ж·Ӣе·ҙз»“е’Ңж·Ӣе·ҙзҳӨжҖ§ж·Ӣе·ҙз»“еңЁж—©жңҹпјҢз”ұдәҺй«“иҙЁж·Ӣе·ҙзӘҰеҸ—дҫөпјҢеёёеҸҜи§ӮеҜҹеҲ°ж·Ӣе·ҙ结门移дҪҚжҲ–еҸ—еҺӢпјҢд№ӢеҗҺйҡҸзқҖй«“иҙЁж·Ӣе·ҙз»“з»“жһ„иҝӣдёҖжӯҘз ҙеқҸпјҢеҲҷеҸҜиғҪж— жі•зҺ°иұЎж·Ӣе·ҙз»“й—ЁеӣһеЈ°[4]гҖӮ . L4 }/ q5 ]2 Q' m0 @, F2 N6 v8 R* u }
# P7 d0 U" R- z7 ?2 v) c0 | еңЁеҶ…йғЁз»“жһ„ж–№йқўпјҢеӨ§йғЁеҲҶиҪ¬з§»жҖ§ж·Ӣе·ҙз»“е’Ңж·Ӣе·ҙзҳӨжҖ§ж·Ӣе·ҙз»“дё»иҰҒдёәдёҚеқҮеҢҖдҪҺеӣһеЈ°пјҢиҝҷжҳҜеӣ дёәеӨ§йҮҸеҚ•дёҖиӮҝзҳӨз»ҶиғһеңЁж·Ӣе·ҙз»“еҶ…е…ӢйҡҶеўһж®–пјҢе°ҶеҺҹжңүзҡ„ж·Ӣе·ҙзҡ®иҙЁгҖҒй«“иҙЁгҖҒиЎҖз®Ўзӯүз ҙеқҸдёәзӣёеҜ№еҗҢиҙЁзҡ„з»“жһ„[5]пјҢдҪҝе…¶еЈ°йҳ»жҠ—зӣёеҜ№еҚ•дёҖгҖӮдҪҶиҪ¬з§»иҮӘз”ІзҠ¶и…әд№іеӨҙзҠ¶зҷҢзҡ„ж·Ӣе·ҙз»“еӨҡиЎЁзҺ°дёәй«ҳеӣһеЈ°[6]гҖӮеҰӮжһңеҮәзҺ°еӣҠжҖ§пјҲдёӯеҝғдёәж¶ІдҪ“пјүз—…еҸҳпјҢеҲҷжҸҗзӨәж·Ӣе·ҙз»“еҶ…еӯҳеңЁеҮәиЎҖжҲ–ж¶ІеҢ–еқҸжӯ»пјҢжңҖеӨҡи§ҒдәҺз”ІзҠ¶и…әд№іеӨҙзҠ¶зҷҢиҪ¬з§»пјҢдҪҶд№ҹеҸҜиғҪжҳҜеҢ–и„“жҖ§ж·Ӣе·ҙз»“зӮҺжүҖиҮҙгҖӮеҰӮжһңеҸ‘з”ҹй’ҷеҢ–пјҢйҖҡеёёиҖғиҷ‘дёӨз§Қжғ…еҶөпјҡдёҖжҳҜз”ІзҠ¶и…әд№іеӨҙзҠ¶зҷҢж·Ӣе·ҙиҪ¬з§»пјҡзәҰ50%пҪһ69пј…зҡ„иҪ¬з§»иҮӘз”ІзҠ¶и…әд№іеӨҙзҠ¶зҷҢзҡ„ж·Ӣе·ҙз»“пјҢеҸҜи§Ғз»“еҶ…жңүз Ӯз ҫзҠ¶зҡ„й’ҷеҢ–зҒ¶зҡ„ејәеӣһеЈ°ж–‘[7]гҖӮдәҢжҳҜз»ҸжІ»з–—еҗҺзҡ„ж·Ӣе·ҙз»“з»“еҗҲпјҢдҪҶе…¶й’ҷеҢ–йҖҡеёёиҫғдёәиҮҙеҜҶпјҢ并дјҙжңүжҳҺжҳҫзҡ„еЈ°еҪұгҖӮ( o$ v4 L0 i; s1 ~8 _- `* u2 N
: x. n/ n- `; M# J1 G' dеңЁиЎҖжөҒж–№йқўпјҢжӯЈеёёж·Ӣе·ҙз»“е’ҢеҸҚеә”жҖ§еўһз”ҹзҡ„ж·Ӣе·ҙз»“иЎЁзҺ°дёәдёӯеҝғеһӢиЎҖжөҒпјҢиЎҖжөҒз”ұж·Ӣе·ҙз»“й—Ёиҝӣе…Ҙз»“еҶ…пјҢ并жІҝй«“иҙЁиө°иЎҢпјҢе‘ҲжһқзҠ¶еҲҶеёғжҲ–пјҢеҚіе‘ҲзҺ°жүҖи°“зҡ„вҖңй—ЁдҪҚиЎҖдҫӣвҖқпјҢиҫғе°Ҹзҡ„жӯЈеёёж·Ӣе·ҙз»“еҲҷеёёиЎЁзҺ°дёәж— иЎҖжөҒеһӢгҖӮиҖҢиҪ¬з§»жҖ§ж·Ӣе·ҙз»“е’Ңж·Ӣе·ҙзҳӨз”ұдәҺж·Ӣе·ҙз»“еҶ…еӣҠзҠ¶еқҸжӯ»жҲ–иӮҝзҳӨжөёж¶ҰпјҢйҖҡеёёиЎЁзҺ°дёәе‘Ёиҫ№иЎҖжөҒдҝЎеҸ·пјҢжҲ–дёӯеҝғеҸҠе‘Ёиҫ№зҡҶжҳҫзӨәиЎҖжөҒдҝЎеҸ·зҡ„ж··еҗҲеһӢгҖӮеҪ“иӮҝзҳӨиҪ¬з§»жҖ§еҜјиҮҙж•ҙдёӘж·Ӣе·ҙз»“еқҸжӯ»еҗҺпјҢд№ҹеҸҜиЎЁзҺ°дёәж— иЎҖжөҒеһӢгҖӮ
# Z2 y2 l8 _0 a5 o3 U8 A
еҸҚеә”жҖ§еўһз”ҹж·Ӣе·ҙз»“зҡ„иЎҖжөҒеӣҫ
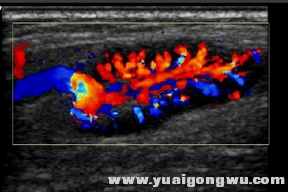 " D% X' O3 \- V- N
" D% X' O3 \- V- N
иҝҷжһҡеҸҚеә”жҖ§еўһз”ҹзҡ„ж·Ӣе·ҙз»“пјҢеӣ дёәзӮҺз—ҮеҲәжҝҖпјҢиЎҖз®Ўе’ҢиЎҖжөҒзҒҢжіЁеўһеҠ пјҢдҪҶжҳҜиғҪзңӢеҮәиЎҖжөҒз”ұж·Ӣе·ҙз»“й—Ёиҝӣе…ҘпјҢе‘ҲзҺ°жӯЈеёёзҡ„иЎҖжөҒеҲҶеёғгҖӮ
; V5 c, y) E7 K9 V3 z0 h0 [" u9 X9 c+ _& w' i4 W+ t9 ?
иҪ¬з§»жҖ§ж·Ӣе·ҙз»“иЎҖжөҒеӣҫ
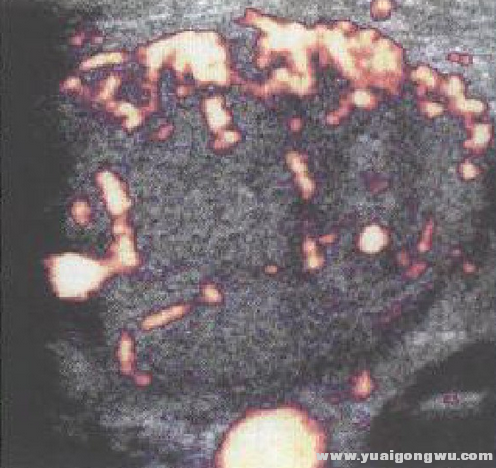
2 z: J/ r" b8 u& {еӨҡжҷ®еӢ’еҪ©и¶…дёӢпјҢиҪ¬з§»жҖ§ж·Ӣе·ҙз»“жҳҫзӨәе…¶дёӯеҝғеҸҠе‘ЁеӣҙзҡҶеӯҳеңЁиЎҖжөҒпјҢдҪҶиЎҖз®Ўиө°еҗ‘жүӯжӣІжқӮд№ұгҖӮ7 \, m* j \: b
1 d3 m" @" n( L4 o
еңЁж·Ӣе·ҙз»“е‘Ёиҫ№жғ…еҶөж–№йқўпјҢжӯЈеёёж·Ӣе·ҙз»“е’ҢеҸҚеә”жҖ§ж·Ӣе·ҙз»“зҡ„еңЁеЈ°еғҸеӣҫдёҠзҡ„иҫ№з•ҢдёҚз”ҡй”җеҲ©пјҢиҪ¬з§»жҖ§е’Ңж·Ӣе·ҙзҳӨеҲҷиҫ№з•Ңжё…жҷ°пјҢиҝҷжҳҜеӣ дёәиӮҝзҳӨжөёж¶ҰеҜјиҮҙж·Ӣе·ҙз»“е‘Ёиҫ№и„ӮиӮӘжІүз§ҜеҮҸе°‘пјҢеўһеҠ дәҶж·Ӣе·ҙз»“е’Ңе‘Ёеӣҙз»„з»Үд№Ӣй—ҙзҡ„еЈ°йҳ»е·®[8]гҖӮжңүдәӣжӮЈиҖ…зңӢеҲ°иҝҷйҮҢдјҡжңүз–‘й—®пјҡдёҚжҳҜиҜҙиҫ№з•Ңжё…жҷ°зҡ„з»“иҠӮйҖҡеёёдёәиүҜжҖ§пјҢиҫ№з•ҢдёҚжё…зҡ„жүҚеӨҡдёәжҒ¶жҖ§иӮҝзҳӨеҗ—пјҹжіЁж„ҸпјҢиҝҷйҮҢиҜҙзҡ„дёҚжҳҜдёҖиҲ¬зҡ„иӮҝеқ—пјҢиҖҢжҳҜж·Ӣе·ҙз»“пјҢж·Ӣе·ҙз»“еңЁзҡ®иҙЁеӨ–йқўжҳҜжңүиў«иҶңеҢ…иЈ№зҡ„гҖӮе·ІиҜҒе®һдёәиҪ¬з§»жҖ§зҡ„иӮҝеӨ§ж·Ӣе·ҙз»“д№ҹеҸҜиғҪеҮәзҺ°иҫ№з•ҢдёҚжё…зҡ„жғ…еҶөпјҢиҝҷж—¶еҖҷеҫҖеҫҖиҜҙжҳҺе·ІеҸ‘з”ҹиў«иҶңеӨ–жөёж¶Ұ[9]гҖӮ1 z) V9 t: i) f
иҪ¬з§»жҖ§ж·Ӣе·ҙз»“зӘҒз ҙиў«иҶң
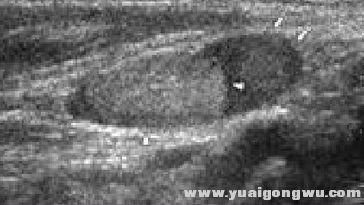
% L! p2 ^, K+ s& QиҪ¬з§»жҖ§ж·Ӣе·ҙз»“пјҢиӮҝзҳӨжөёж¶ҰиҮіиў«иҶңеӨ–пјҢиҝҷдёӢиҫ№з•ҢдёҚжё…жҷ°дәҶеҗ§
! Q3 W+ L X) D: {
, ]2 y* J) F2 w( F0 U4 PиҷҪ然病зҗҶеӯҰжЈҖжөӢжүҚжҳҜеҲӨж–ӯж·Ӣе·ҙз»“жҖ§иҙЁзҡ„йҮ‘ж ҮеҮҶпјҢдҪҶж— еҲӣиҖҢдҫҝдәҺеҸҚеӨҚж“ҚдҪңзҡ„и¶…еЈ°жЈҖжҹҘпјҢжҳҫ然жҳҜжӣҙеӨҡеҢ»еёҲе’ҢжӮЈиҖ…иҜүиҜёзҡ„жүӢж®өгҖӮиҖғиҷ‘еҲ°з—…жғ…зҡ„еӨҚжқӮжҖ§е’ҢжӮЈиҖ…зҡ„дёӘдҪ“е·®ејӮпјҢз»јеҗҲиҝҗз”ЁеӨҡз§ҚжҢҮж ҮеҲӨж–ӯж·Ӣе·ҙз»“жҖ§иҙЁпјҢжңүеҠ©дәҺжҸҗй«ҳеҮҶзЎ®еәҰгҖӮиҖҢеҜ№дәҺйқһеҢ»еӯҰдё“дёҡзҡ„жҷ®йҖҡжӮЈиҖ…пјҢйҖҡиҝҮиӮҝеӨ§ж·Ӣе·ҙз»“зҡ„дҪҚзҪ®гҖҒдҪ“з§Ҝе’ҢеҪўжҖҒеҒҡеҮәеҲқжӯҘеҲӨж–ӯпјҢиҝҳжҳҜз®ҖдҫҝеҸҜиЎҢзҡ„гҖӮ" Y9 p- b* ~- [% I
- d/ H8 b m' o+ x) y5 @. g0 O9 P
[1] Robbins KTпјҢMedina JEпјҢWolfe GTпјҢet al. Standardizing neck dissection terminology. Official report of the Academy's Committee for Head and Neck Surgery and Oncology. Arch Otolaryngol Head Neck SurgпјҢ1991пјҢ117пјҲ6пјүпјҡ601-605.
1 t: R5 P( h) {9 S# z[2 ]Fujimura TпјҢMinowada SпјҢKishi HпјҢet al. Acute pericarditis as a result of unusual metastasis of the visceral pleura in a patient with testicular seminoma. Int J UrolпјҢ2006пјҢ13пјҲ5пјүпјҡ653-654.
6 }/ ^- t- t$ `5 K! T/ h: |9 f! G0 Q[3] еј жӯҰ. жө…иЎЁж·Ӣе·ҙз»“з—…еҸҳи¶…еЈ°жЈҖжҹҘзҡ„дёҙеәҠеә”з”Ё. дёҙеәҠеҢ»еӯҰеҪұеғҸжқӮеҝ—пјҢ1997пјҢ8пјҲ3пјүпјҡ165-167.
" T, y7 L* z6 r- Q" F7 p) w[4] Evans RMпјҢAhuja AпјҢMetreweli C. The linear echogenic hilus in cervical lymphadenopathy-a sign of benignity or malignancy? Clin RadiolпјҢ1993пјҢ47пјҲ4пјүпјҡ262-264.9 c* ^8 P* s5 Z+ B0 E* }5 n3 k
[5] йЎҫй№ҸпјҢеј ж•Ҹжғ зӯү. йўҲйғЁж·Ӣе·ҙз»“иҪ¬з§»жҖ§иӮҝзҳӨдёҺзӮҺжҖ§иӮҝеӨ§зҡ„еЈ°еғҸеӣҫзү№еҫҒпјҢдёӯеӣҪи¶…еЈ°иҜҠж–ӯжқӮеҝ—, 2005, 6(8):567-569.
& |, D: V( m2 Y. ]$ c! I4 T[6] еҗҢ[5]., V# W3 b' Z: n& x7 S4 i
[7] Ahuja ATпјҢChow LпјҢChick WпјҢet al. Metreweli C. Metastatic cervical nodes in papillary carcinoma of the thyroidпјҡultrasound and histological correlation. Clin RadiolпјҢ1995пјҢ50пјҲ4пјүпјҡ229-231.
' q7 V( u3 n) q& B# w[8] иөөйҮ‘жғ пјҢиөөзңҹ. йўҲйғЁж·Ӣе·ҙз»“и¶…еЈ°з ”з©¶пјҢеӣҪйҷ…иҖійј»е’Ҫе–үеӨҙйўҲеӨ–科жқӮеҝ—пјҢ2008.5пјҢvol.32пјҲ3пјү. 2 J" ~: ~4 e! B8 x4 _
[9]еҗҢ[8]. | 

